消化器内科
消化器内科とは?
消化器内科は、消化や吸収に関連する臓器の疾患を専門とした診療科目です。
具体的には、食道・胃・十二指腸・小腸・大腸といった「消化管」と、肝臓・胆のう・膵臓(すいぞう)が対象となります。
よくある症状や軽い病気だと思っていても、詳しく検査をしてみると、実は重大な病気が潜んでいたというケースは少なくありません。また、重大な病気だった場合でも早期発見や早期に治療を開始することで、外科的手術を回避できるなど大事に至らないで済む可能性があります。
当院では、胃カメラ(上部消化管内視鏡検査)・大腸カメラ(下部消化管内視鏡検査)、腹部エコーなどを用いた専門的な検査・診察を行っております。
診察の結果、さらに詳しい検査やより高度な治療を要すると診断された場合には、専門の医療機関をご紹介いたします。
胃・お腹の不調など気になる症状があるとき、普段と違った症状が続いているときは我慢しないで、お気軽に当院までご相談ください。
こんな症状ありませんか?
以下のような症状がありましたら、消化器内科の受診をおすすめします。
お気軽にご相談ください。
- 胃が痛い、不快感
- お腹の調子が悪い(腹痛、便秘、下痢、軟便など)
- お腹が張る(腹部膨満感)
- 吐き気、嘔吐
- 胸やけ
- 食欲不振
- みぞおち・背中の痛み
- 残便感、排便困難
- 細い便
- 血便や下血((鮮血便やタール状の黒色便)
- 黄疸(皮膚や目が黄色くなる)
- 全身倦怠感(だるい感じ)
- 体重減少
- 健診での異常(便潜血反応陽性、バリウム所見異常、肝機能異常、ピロリ菌陽性など)
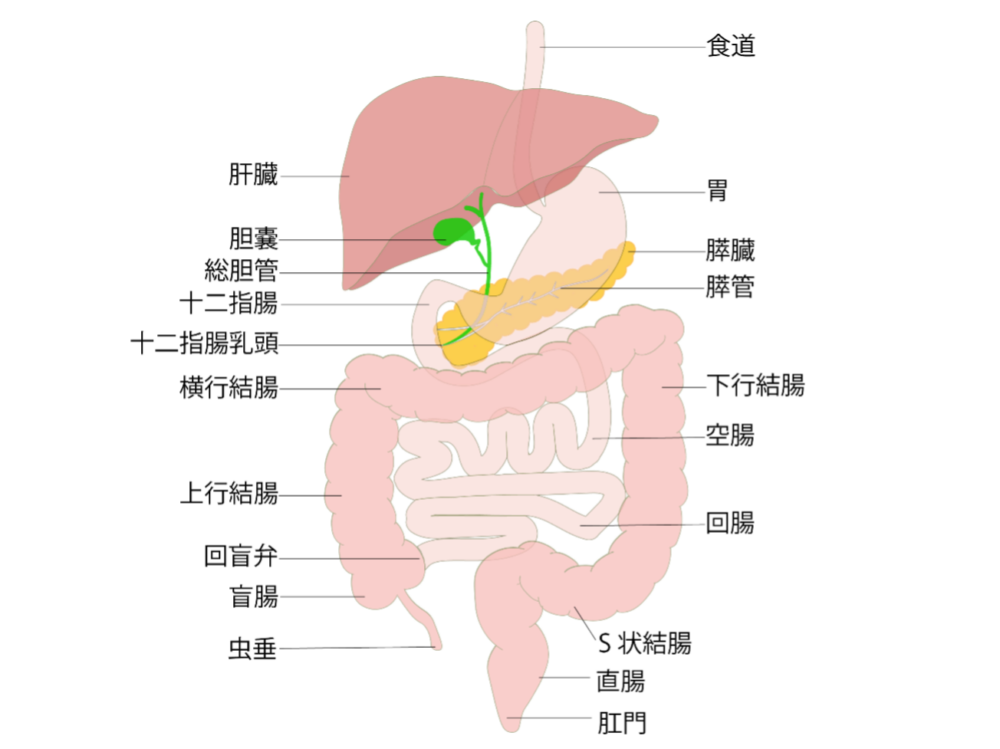
消化器内科で扱う主な疾患
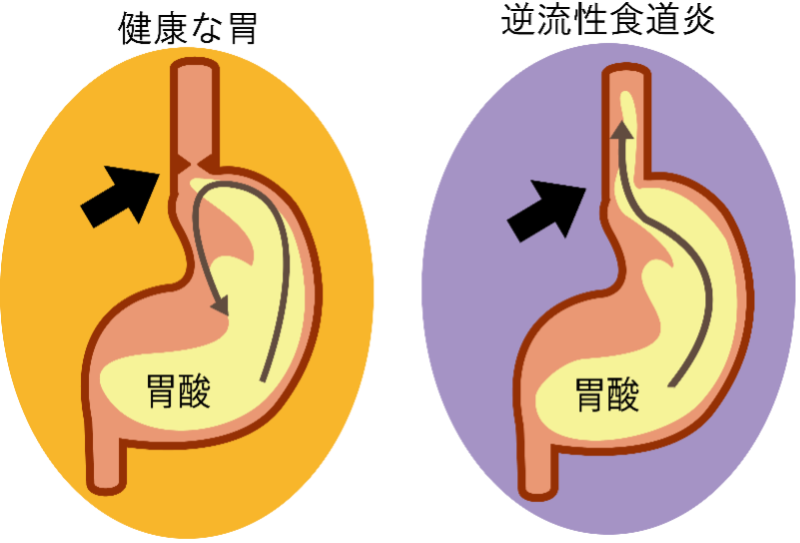
逆流性食道炎(胃食道逆流症)
胃の内容物(主に胃酸)の過剰な逆流によって、食道に炎症が起こる病気です。
健康な人でも一時的に胃酸の逆流が起こることがありますが、頻繁に逆流を繰り返すことで粘膜が荒れてしまいます。ガイドラインによると、成人の約10~20%が罹患していると推測されています。
【症状】
胸やけ、胃もたれ、飲み込みにくい、酸っぱいものがこみ上げる、食後に胸・みぞおちが痛いなど
※喉の違和感、声のかすれ、肺などに異常がないのに咳が続くといった症状が寝ているときに現れることもある。
【原因】
食道括約筋の機能低下、腹圧の上昇、胃酸の過剰分泌など
胃炎(急性胃炎/慢性胃炎)
30代以降の発症が多く、胃が荒れる要因が起こってから短期間で症状が現れる「急性胃炎」と、胃への刺激が継続して起こっている「慢性胃炎」に分かれます。
急性胃炎
ストレスで自律神経のバランスが乱れると、胃酸の過剰分泌や胃粘膜の血流障害を起こりやすく、胃の炎症に繋がるとされます。症状が強い、長引く、繰り返す場合には、医療機関の受診をおすすめします。
【症状】
みぞおちの痛み、不快感、胃の膨満感・むかつき、吐き気、食欲不振など
【原因】
ストレス、医薬品の副作用(痛み止めなど)、アルコールの過剰摂取、喫煙、食生活(辛いもの、脂肪分が多いもの、カフェインの過剰摂取、暴飲暴食、不規則な食事)、感染症(ピロリ菌、ウイルス・細菌の食中毒、寄生虫)、全身疾患(肝硬変や腎不全など)
慢性胃炎
胃炎が数か月から数年にわたって続いている状態です。主にピロリ菌感染が原因とされています。放置することで胃潰瘍や胃がんの発症リスクが高まります。ただし、慢性的に胃炎が起こっていても無症状なケースがあるため、人間ドックなど定期的な健診でチェックしておくと良いでしょう。
【症状】
上腹部(みぞおち辺り)の胃の痛み、不快感、胃もたれ、膨満感、吐き気、食欲不振など
【原因】
ピロリ菌、自己免疫性胃炎、痛み止め(非ステロイド性抗炎症薬・アスピリンなど)の長期使用、アルコール・喫煙の長期摂取、胆汁逆流、食生活(辛いもの・脂肪分が多いもの・カフェインの過剰摂取、暴飲暴食、不規則な食事、加齢、遺伝的要因など
胃アニサキス
口から体内に入り、腸の粘膜に突き刺さって発症します。
魚介類などを食べてから、大体3~4時間(遅くとも数日)以内の激しい腹痛が特徴的です。症状から疑われる場合には胃内視鏡検査で確認して、生検用鉗子で摘出します。
当院でも内視鏡による摘出が可能ですので、症状が気になる方はお気軽にご相談ください。
冷凍処理(-20℃、24時間以上)で感染性を失うので、冷凍・解凍後の刺身を食べることは感染予防に有効とされます。
【症状】
強い腹痛(胃よりも下)、吐き気や嘔吐、発熱など
【原因】
アニサキスが寄生した新鮮な魚介類(サバ・アジ・サケ・イカなど)を食べること
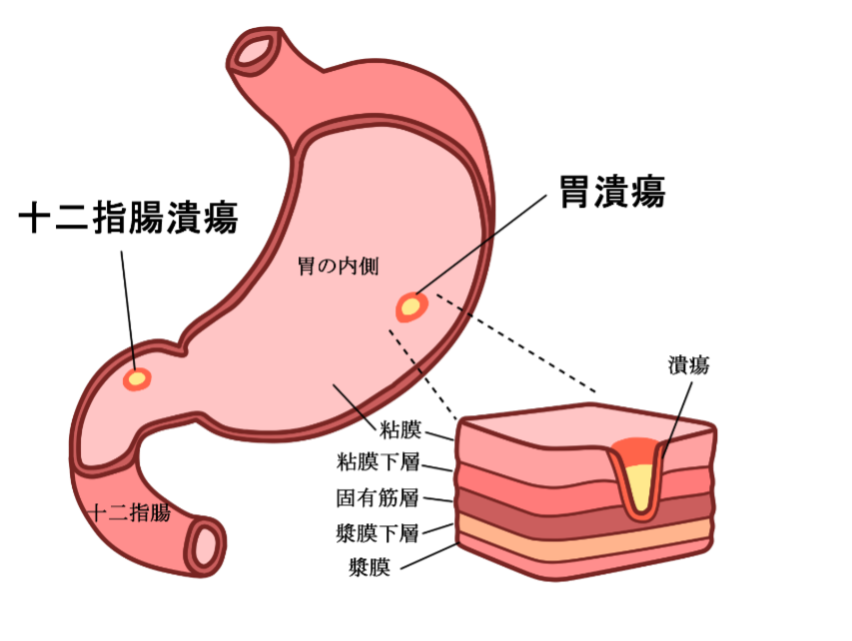
胃潰瘍/十二指腸潰瘍(じゅうにしちょうかいよう)
どちらも胃や十二指腸が深く傷ついた状態で、症状の現れるタイミング、発症の多い年齢層に違いがあります。
胃潰瘍
胃酸や消化酵素によって、胃の壁が深く(2~3cm以上)傷ついた状態。中年以降の発症が多い疾患です。放置すると、胃出血や胃壁の穴が開く穿孔(せんこう)などの重篤な合併症を引き起こす可能性があるため、症状があるときには早めにご受診ください。
また、高齢者では胃潰瘍による出血が心筋梗塞や狭心症の引き金になることもあります。
【症状】
食後、みぞおちや背中に痛み
※軽食を取ると、痛みが軽くなる特徴があります。
【原因】
ピロリ菌の感染、医薬品の副作用、ストレス、飲酒・喫煙など
十二指腸潰瘍
胃と小腸の間にある十二指腸が、胃酸や消化酵素によって深く傷ついた状態です。
胃潰瘍とは異なり、若年層の発症が多くみられます。
放置することで、出血・穿孔を起こす可能性があるので、疑わしい症状があれば、早めにご受診ください。
【症状】
空腹時・夜間に上腹部(みぞおち)の痛み、胸やけ、胃もたれ、吐き気・嘔吐、出血(黒色便・吐血)、慢性的な疲労感など
【原因】
ピロリ菌の感染、医薬品の副作用、ストレス、飲酒・喫煙など
胃ポリープ
胃の粘膜にできる小さな突起物。多くは検査の際に偶然発見される良性(がんではない)ですが、大きいサイズではまれにガン化するケースもあります。小さくて無症状であれば「経過観察」となり、がん化リスクがある、あるいは症状が現れている場合には内視鏡による切除を検討します。
【症状】
多くは無症状。ポリープが大きいケースでは胃の不快感、出血、貧血など
【原因】
ピロリ菌感染による慢性胃炎(過形成性ポリープ)、遺伝的要因、薬剤の影響(胃酸抑制剤の長期使用)など
胃がん
胃の粘膜にできる悪性腫瘍。日本を含むアジアでは罹患率が高い傾向にあります。日本では、女性よりも男性の罹患率が高く、近年では約10万人の方が毎年新たに診断されています。
一般的に胃がんで症状が出る頃には進行していることが多いので、早期発見のために定期的に胃カメラ検査などを受けることが推奨されています。
【症状】
初期(早期)
多くは無症状。
※胃の不快感、食欲不振、胸やけ、ゲップ、食後の腹痛、吐き気など軽い症状がみられる場合もあります。
進行期
腹痛が続く(特に食後に強くなる)、短期間での体重減少、食事が喉を通りにくく感じる、タール便(黒色便)・血便、吐血、貧血、吐き気・嘔吐など
【原因】
ピロリ菌感染による慢性胃炎、塩分の過剰摂取、高齢化、アルコール、喫煙、ストレスなど
食道がん
喉と胃を繋ぐ管「食道」の内壁の細胞が変異してがん化した「悪性腫瘍」。生活習慣や体質的な要因が発症に深く関わっているとされます。食道がんのうち、多くは「扁平上皮がん(へんぺいじょうひがん)」ですが、食道の下部(胃に近い部分)に発生する「腺がん」もあります。進行が早い傾向があるので、早期発見が重要です。
【症状】
初期(早期)
無症状が多い。
進行期
飲み込みにくい(嚥下困難)、胸の痛み・圧迫感、急激な体重減少、声かすれ、吐血・血を含む痰、慢性的な咳など
【原因】
アルコール・喫煙(扁平上皮がん)、胃酸の逆流(腺がん)
急性胃腸炎/感染性腸炎
胃腸に炎症が起こる急性の消化器疾患です。「脱水症状」になりやすいので、特に子どもや高齢者・免疫が低下している方ではこまめな水分補給が大切になります。
水分が摂れない、症状が重い場合には、早めに医療機関をご受診ください。
急性胃腸炎
一般的に「急性胃腸炎」と言うと、感染が原因となる「感染性胃腸炎」を意味しており、腸に対する症状がみられます。一方、感染以外が原因となる「非感染性胃腸炎」では胃と腸に症状が現れ、嘔吐が目立ちます。症状が軽い場合には「安静と水分補給」をしていれば、3日程度で自然治癒します。
【症状】
突然の吐き気、嘔吐、腹痛、下痢、発熱など
【原因】
感染性
ウイルス・細菌・寄生虫への感染
非感染性
食べ物(唐辛子・ニンニクの過剰摂取、食べ過ぎ)、アルコールの過剰摂取、医薬品(主に痛み止め、抗生物質)の副作用、ストレスなど
感染性胃腸炎
急性胃腸炎の原因の大半を占める「病原体の感染」による胃腸炎です。病原体が付着した手で口・目・鼻の粘膜に触れて感染する「接触感染」、汚染された食品自体を食べて感染する「経口感染」によって、主に小腸・大腸に炎症が起こります。
【症状】
腹痛、下痢、発熱など
※病原体によっては血便、腎機能障害などを引き起こすこともあります。
【原因】
ウイルス
感染性胃腸炎の原因の大部分を占め、主症状から「お腹の風邪」とも呼ばれます。冬に感染者の増加傾向があります。
主な病原ウイルスには、感染力が非常に高い「ノロウイルス」、乳幼児期(0~6歳頃まで)に感染が多い「ロタウイルス」、やや下痢が長引きやすい「アデノウイルス」などがあります。
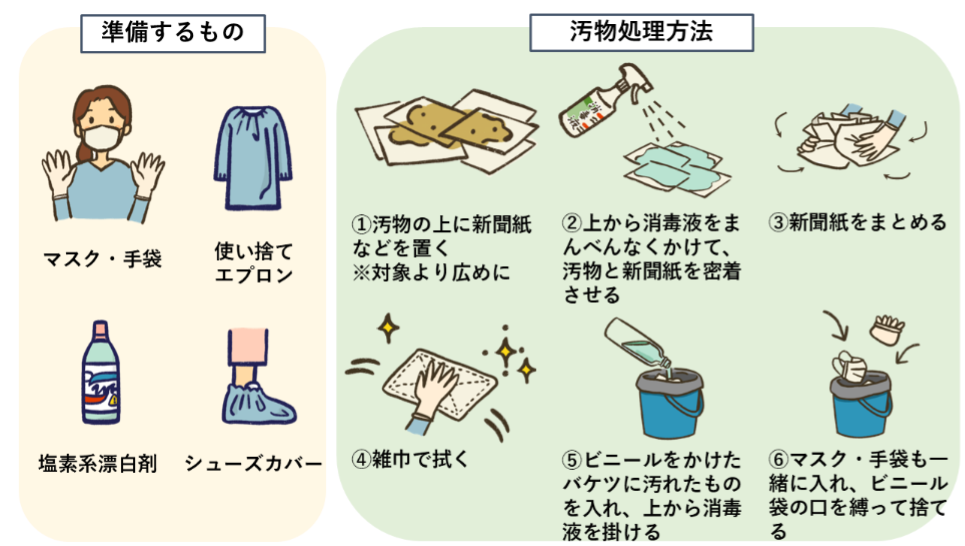
ウイルス性胃腸炎の場合、抗ウイルス薬はないので、ウイルスが体外へ排出されるのを待つしかありません。ただし、患者の吐いたものや便には大量のウイルスが含まれているので、処理するときには舞い上がったウイルスを吸い込まないようマスク・ゴム手袋などで保護してから行うことが大切です。さらに、汚染された衣類は可能であれば、完全に密封して破棄することをおすすめします。なお、ノロウイルスやアデノウイルスには、ハイターなどの塩素系漂白剤を薄めて作る次亜塩素酸ナトリウムによる消毒が効果的です。
細菌
夏季を中心に「食中毒」として起こります。
主な病原菌には、鶏肉・卵などに付着している「サルモネラ菌」、牛肉・牛の加工食品による集団食中毒で知られる、腸管出血性大腸菌(O157)を含む「病原性大腸菌」、動物の内臓や消毒殺菌されていない水に含まれる「カンピロバクター」、熱に強く、残り物のカレーやシチューから感染する「ウェルシュ菌」などがあります。
細菌が原因の場合には、必要に応じて「抗生物質」を使用します。
寄生虫
汚染された水が感染源となり、海外から帰国した方の発症が多くみられます。
主な寄生虫として、クリプトスポリジウム、ランブル鞭毛虫、アメーバなどがあります。
機能性ディスペプシア
胃や十二指腸などに器質的疾患(潰瘍など見た目で確認できる病変)はなく、機能異常によって慢性的な症状が現れる病気です。「機能性胃腸症」「機能性胃不全」とも呼ばれることがあります。慢性症状が3か月以上続き、症状の開始から6か月以上経過していることが診断基準のひとつです。命にかかわる病気ではありませんが、QOL(生活の質)を低下させます。適切な治療と生活習慣の見直しで症状の改善が期待できます。
【症状】
大きく2タイプあります。
食後愁訴症候群(しょくごしゅうそしょうこうぐん)
食後に胃が重く感じる、すぐ満腹になって食事があまり食べられない
心窩部痛症候群(しんかぶつうしょうこうぐん)
みぞおち付近の痛みや灼熱感(チクチク、焼けるような痛み)、空腹時・夜間に痛みがある
そのほか、吐き気・嘔吐、胃が張った感じ、ゲップ、胸やけなどが現れることもあります。
【原因】
今のところ、はっきりした原因は不明ですが、要因として、胃腸の運動異常、内臓の知覚過敏、ストレス、胃酸分泌の以上、ピロリ菌感染、生活習慣(高脂肪食、不規則な食生活、アルコール、喫煙)などが挙げられます。
過敏性腸症候群
腸に器質的疾患(見た目で分かる病変)がないにもかかわらず、腹痛や腹部の不快感と排便異常が慢性的に繰り返される病気です。消化管の機能に問題があると考えられています。日本では人口の約10%が罹患しているとされています。命にかかわる病気ではありませんが、症状が3か月以上続き、重症例では日常生活に支障を来す恐れがあります。適切な治療と生活習慣の改善で改善が期待できます。
ただし、大腸がんや潰瘍性大腸炎などの重篤な疾患とも症状が似ているので、それらと鑑別のため、必要に応じて大腸カメラ検査(大腸内視鏡検査)を行うことがあります。
【症状】
腹痛・腹部不快感(排便後に改善しやすい)、便通異常(下痢型、便秘型、混合型、分類不能型)、ゲップ・おならが増える、お腹が張る、吐き気、食欲不振、倦怠感(だるい感じ)
【原因】
明らかな原因は不明。要因として、腸の運動異常、内臓の知覚過敏、ストレス、腸内環境の乱れ、食生活(高脂肪食など)が挙げられます。
炎症性腸疾患(潰瘍性大腸炎/クローン病)
炎症性腸疾患とは、消化管に慢性的な炎症を引き起こす疾患のことで、代表的なものに「潰瘍性大腸炎」と「クローン病」があり、若年層に発症のピークがあります。いずれも原因は明らかになっていませんが、免疫が自分の細胞を攻撃する「自己免疫疾患」であると考えられており、国による「指定難病」に認可されています。また、寛解(症状が落ち着いている状態)と再燃を繰り返すため治癒が難しい病気となりますが、適切な治療によって症状をコントロールして、QOLの向上を図ることが重要です。
潰瘍性大腸炎
大腸の粘膜に慢性的な炎症が起こり、びらん(ただれる状態)や潰瘍(えぐられる状態)が生じる病気です。病変は大腸の内側(粘膜層)のみで、連続的に炎症が広がります。長期間炎症が続くと、大腸がんのリスクが高まります。若い方から高齢者まで幅広い層で発症します。
【症状】
下痢、血便、腹痛(左下腹部に多い)など
※重症例では、発熱、全身倦怠感が現れることもあります。
【原因】
明らかになっていませんが、いくつかの要因が複雑に関係して発症していると考えられています。要因には、免疫異常、遺伝的要因、環境要因(高脂肪食・加工食品・添加物などの食生活の変化、腸内細菌のバランスの乱れ、感染症、喫煙、ストレス、環境汚染、化学物質への暴露など)があります。
クローン病
小腸の末端(回腸)や大腸に炎症が起こることで、粘膜にびらん・潰瘍ができる慢性疾患です。炎症は消化管の全層に起こり、病変が飛び石状(炎症と正常部分が混在)に現れる特徴があります。患者数は国内で推定約7万人です。なお、寛解していれば、健康な人とほとんど変わらない日常生活を続けることは可能ですが、再燃しやすいので適切な治療によるコントロールが大切です。
【症状】
腹痛(右下腹部)、慢性的な下痢、血便、発熱、肛門付近の痛み・腫れ、体重減少、栄養不良など
【原因】
明らかになっていませんが、免疫異常、遺伝的要因、環境的要因(高脂肪食・加工食品・添加物などの食生活の変化、腸内細菌のバランスの乱れ、高い衛生環境、喫煙、ストレス、大気汚染、化学物質への暴露などの要因が関係しているとされます。
大腸ポリープ
大腸の内側の粘膜から発生する異常な隆起(できもの)のことで、大腸ポリープにはいくつかの種類があります。
大腸ポリープは、癌化のリスクがあるものとないものがあります。まず、癌化の可能性があるものとして腺腫と鋸歯状病変があり、これらは前がん病変とされ注意が必要で定期的な経過観察や内視鏡による切除などの処置が推奨されます。
一方、癌化することがないものとして過形成ポリープや炎症性ポリープなどがあります。
【症状】
通常、無症状。ただし、ポリープが大きくなると、血便や便に血が混じる、便秘・下痢などの便通異常、腹痛(まれ)がみられることがあります。
【原因】
明らかにはなっていませんが、要因として食生活(高脂肪・低繊維の食事)、加齢(40歳以上)、遺伝的要因、運動不足、肥満、アルコール、喫煙、慢性的な腸の炎症などがあります。
大腸憩室炎(だいちょうけいしつえん)/憩室出血
大腸憩室炎
大腸の壁にできた袋状の突起「憩室」が炎症を起こした状態です。
【症状】
下腹部痛(左下腹部)、発熱、吐き気・嘔吐、下痢・便秘、お腹の張りなど
【原因】
食物繊維の摂取不足、加齢など
憩室出血
大腸の憩室から出血した状態です。大腸出血の中で最も起こりやすい原因のひとつで、命にかかわることはあまりありません。
出血の多くは自然に止血され、内視鏡で観察した時点では既に止血されていることが多々あります。ただし、大量出血の場合には早急な治療が必要であり、内視鏡での止血や動脈塞栓術(カテーテルで出血を止める)などを行います。
【症状】
突然の大量下血、鮮血便、痛みなし、
【原因】
憩室の壁にある血管が傷つくことで、要因として高血圧、動脈硬化、便秘、抗血栓薬の使用があります。
大腸がん
結腸や直腸を含む大腸の内側粘膜から発生する悪性腫瘍です。初期では無症状なことも多く、進行すると、腸壁の外や他の臓器へ広がる可能性があります。一方で、早期発見・早期治療により、治癒が期待できる疾患なので、人間ドックなど定期的な検査(便潜血検査・大腸内視鏡検査など)を受けることが重要です。
【症状】
血便、便に血が混じる、下痢・便秘、お腹の張り、腹痛、体重減少、貧血、疲れやすいなど
※初期では無症状なケースも多い。
【原因】
食生活(高脂肪・低繊維の食事)、家族歴、遺伝的要因、肥満、喫煙、アルコール、大腸ポリープや炎症性腸疾患などの病歴
下痢・便秘
下痢・便秘は「よくある症状」として軽視されがちですが、実は様々な原因によって引き起こされています。症状の長期化により、外出に不安を覚え、抑うつ状態など二次疾患を引き起こすこともあるので、下痢・便秘によって日常生活に支障を来しているようであれば、きちんとした治療が必要です。
発症から何日も経っているのに「症状が改善せず悪化している場合」「下痢・便秘以外の症状を伴う」「便に血が混じる」「脱水症状」になっているときには、すみやかに受診しましょう。特に高齢者、心臓病・糖尿病・腎臓病などの持病がある方は、お早めにご受診ください。
下痢
水分量が多く、液状またはそれに近い便が何度も排出される状態のことです。何らかの理由により、腸内の水分バランスが少しでも崩れれば「下痢」になります。
急に発症して2週間以内に改善する「急性」と、症状が1か月以上続く「慢性」に分けられ、慢性下痢では下痢以外の症状(発熱・腹痛・血便・体重減少など)も伴うことが多いです。下痢が続くと、「脱水症状」を引き起こしやすいので、冷えていない麦茶や白湯などカフェインが入っていないものを小まめに少しずつ飲むと良いでしょう。
【原因】
ウイルス・細菌感染、生活習慣の乱れ(暴飲暴食からの消化不良や寝冷えなど)、ストレス・緊張など
※感染原因の場合、市販の下痢止めを使用すると、病原体を体内に留めることになって症状が悪化しやすいので、原則使用しないようにしましょう。
便秘
日本内科学会では「3日以上排便がない状態、または毎日排便があっても残便感がある状態」と定義しています。便秘は放置することで、より状態が悪化する「悪循環病」なので、日常生活に支障を来していれば、治療が必要です。
【症状】
スムーズに排便できない、排便がないことによる腹痛・膨満感、下痢・便秘を繰り返すなど
【原因】
食生活・生活習慣の影響(水分不足、運動不足、食物繊維不足など)、排便習慣の乱れ(排便を我慢する、不規則な生活)、消化器・腸の疾患(過敏性腸症候群、腸閉塞、腫瘍)、薬剤の影響(一部の鎮痛剤、降圧剤、抗うつ薬)、ホルモンバランスの変化、加齢など
血便/下血
どちらも消化管からの出血ですが、原因や出血場所に違いがあります。
血便
便に血が混じっている状態のことで、便全体に血液が混じっているか、便の表面に付着しています。一般的に鮮血(鮮やかな赤色)です。直腸や肛門に近い部分からの出血であることが多いです。
【原因】
痔や裂肛(切れ痔)、大腸の炎症性疾患(潰瘍性大腸炎、クローン病)、大腸ポリープ、大腸がんなど
下血
消化管からの出血で、排泄物として血液が出た状態です。大腸・直腸からの出血では鮮血ですが、胃・十二指腸からの出血では血液が消化液と混ざるため、黒色(タール状)になります。
【原因】
胃潰瘍・十二指腸潰瘍、食道静脈瘤破裂、消化管全体の炎症・腫瘍など
胆石
胆のうや胆管に形成される、胆汁の成分が固まってできた結晶物。日本人では赤血球の分解物であるビリルビンからの胆石多くみられます。高脂肪食後や食べ過ぎた後に症状が現れやすいです。胆石が胆管に詰まると、胆管炎や感染症、胆嚢炎、膵炎など深刻な合併症を引き起こし、放置によって「胆のうがん」のリスクが高まる可能性があります。
ただし、胆石を持っていても約20%の方は無症状とされますが、無症状の人が有症状化する可能性は先5~10年で約20%~40%とされており、「胆管炎」「膵炎」を引き起こすこともあるので、症状のあるなしにかかわらず治療が必要です。
【症状】
無症状のケースもあるが、右の肋骨下の激しい痛み、みぞおち付近から背中に抜けるような痛み、右肩の痛み、鈍痛、圧迫感、食後の胃もたれ・吐き気など
【原因】
生活習慣(高脂肪・高カロリーな食事、不規則な食事習慣など)、アルコール、糖尿病や脂質異常症等の基礎疾患、脂肪肝、加齢、ストレス、睡眠不足、女性ホルモン、胆汁の成分バランスの乱れなど
肝炎
肝臓に炎症が起こることで、肝細胞が破壊されている病気です。
日本では「ウイルス性(C型肝炎・B型肝炎など)、アルコール性」が多く、さらに近年お酒をあまり飲まない方でも食生活の乱れや肥満、糖尿病などが原因で肝臓に脂肪が溜まり、炎症や障害が起こる「代謝機能障害関連脂肪性肝疾患(MASLD: Metabolic Associated Steatotic Liver Disease)」が増えています。その中でも炎症が強く進行している状態を「代謝機能障害関連脂肪肝炎(MASH: Metabolic Associated Steatohepatitis)」と呼び、注意が必要です。
肝炎には「急性」と「慢性」があり、慢性化すると肝臓が硬くなる肝硬変や肝がんに進行する可能性があります。特に脂肪肝関連疾患は症状が出にくいため、健康診断などでの早期発見が重要です。治療は原因に合わせて行われ、生活習慣の改善や必要に応じた薬物療法が中心となります。
当院の副院長は、日本肝臓学会専門医の資格を有しており、ウイルス性肝炎から脂肪肝関連疾患まで幅広い肝臓の病気に対して専門的な診療が可能です。肝機能の異常や脂肪肝が気になる方は、ぜひご相談ください。
また、当院は令和7年1月1日より東京都肝臓専門医療機関に指定されましたので、B型・C型肝炎のインターフェロン治療、B型肝炎の核酸アナログ製剤治療及びC型肝炎のインターフェロンフリー治療にかかる医療費を助成する制度を利用することが可能です。
【症状】
食欲不振、吐き気、嘔吐、右上腹部違和感・痛み、褐色尿、全身倦怠感、黄疸、発熱(ウイルス性)など、
【原因】
- 肝炎ウイルス感染(ウイルス性肝炎)
- 過度の飲酒(アルコール関連肝疾患)
- 脂肪肝(MASLD/MASH)
- 薬物・化学物質(薬剤性肝炎)
- 免疫の異常により、自身の肝細胞を攻撃してしまう(自己免疫性肝炎)
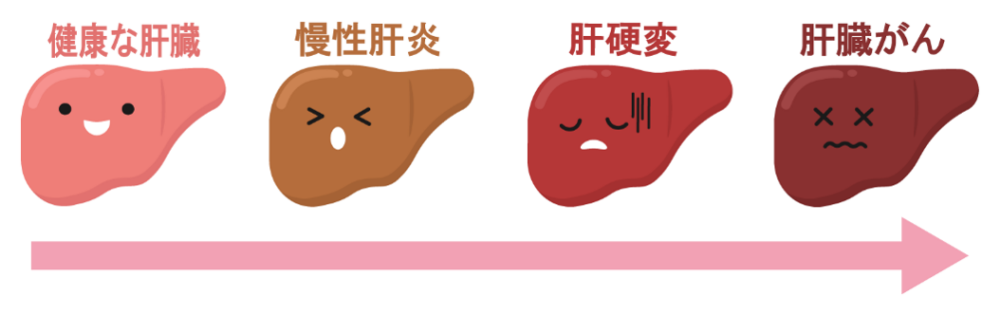
肝硬変
肝臓が損傷した細胞を修復する過程で生じる「線維(コラーゲン)組織」が増えることにより、肝臓が硬くなる慢性疾患です。肝臓が硬くなると、肝臓のサイズが縮小するため、肝機能も低下していきます。原因の半数は「C型肝炎」で、次に「アルコール性」と続いていますが、近年は「代謝機能障害関連脂肪肝炎」からの肝硬変も急増しています。
一般的に肝硬変の初期では無症状なことも多く、進行すると肝機能の低下や「肝がん」「胃食道静脈瘤」「肝性脳症」などの合併症を伴います。さらに進行すれば、肝機能が大幅に低下して、代謝や解毒が正常に行えなくなる「肝不全」に繋がります。これまで肝硬変は「不治の病」とされていましたが、最近は初期段階であれば、肝硬変の進行を食い止められる治療薬が登場し、合併症に対する治療も進んでいます。
【症状】
初期では無症状。黄疸、腹水、手足の浮腫、クモ状血管腫(肩・二の腕・腕が赤く盛り上がる)、手掌紅斑(手の親指・小指に赤み)、女性化乳房、出血しやすいなど
【原因】
肝炎ウイルス(C型肝炎・B型肝炎)、アルコール性肝炎、非アルコール性脂肪肝炎、自己免疫性、代謝性(ウイルソン病など)
膵炎(すいえん)
膵臓に炎症が起こることで、「急性」「慢性」に分かれます。
急性膵炎
軽症の膵炎であることが多く、適切な治療により後遺症もなく治癒しますが、稀にすい臓への血流障害が起こり、重症化すると、出血や呼吸・循環・腎不全などの多臓器不全、感染症などを併発することがあります。
【症状】
みぞおちを中心とした痛み・圧痛(押すと痛い)、嘔吐、発熱、意識障害(重症例)など
【原因】
アルコール、胆石など
慢性膵炎
膵臓の正常細胞が壊れ、線維化が進行する病態です。
腹痛は食事をしてから数時間後に現れることが多く、アルコールや脂肪摂取が引き金になりやすいです。進行すると腹痛の軽減や消失します。
【症状】
初期では腹痛、進行するとみぞおちを中心とした強い痛み、おへその左右・背中の痛み、吐き気、嘔吐、重苦しさ、膨満感、倦怠感など。
※さらに進行すると、下痢、体重減少などの消化吸収障害、糖尿病による喉の渇き、夜間尿など糖質代謝障害が現れます。
【原因】
アルコール(男性)、原因不明(女性)が多い。
膵臓がん
膵臓にできる悪性腫瘍のことで、一般的に「膵管がん」を指します。膵臓がんは、小さいサイズだと症状が現れにくく、早期発見が難しいため、発見時には進行していることも多いです。
また、小さいうちから膵臓の周りのリンパ節や肝臓に転移しやすい性質があるため、できるだけ早く発見するためには、定期的に健康診断を受診する、気になる症状があるときはすみやかに医療機関を受診するなど、自分の身体の変化に敏感でいることが大切です。
なお、慢性膵炎・膵管内乳頭粘液性腫瘍になったことがある方、ご家族に膵臓がんの方がいる場合には、そうでない方と比べて発症リスクが高まります。
【症状】
腹痛、食欲不振、膨満感、黄疸、腰・背中の痛み、糖尿病の発症・悪化など
【原因】
はっきりしていないが、発症要因として糖尿病、肥満、飲酒、喫煙など
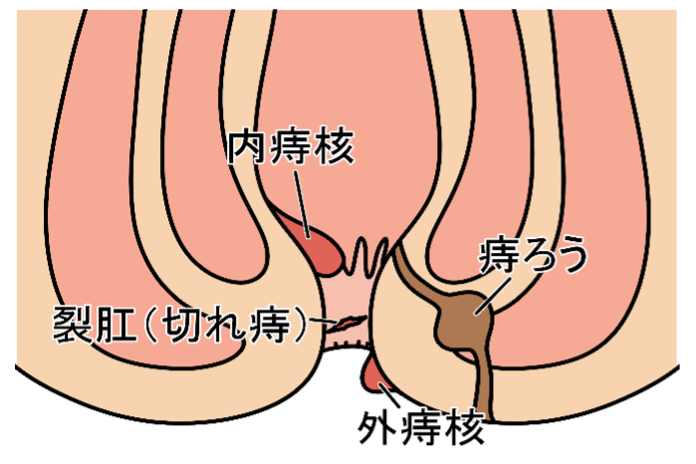
痔核(じかく)
いわゆる「いぼ痔」のことで、突然肛門の外縁に半球状のこぶができます。
排便時にいきむ方、重いものを運ぶ方、デスクワークの方、野菜などをあまり食べない方に発症しやすいとされています。
原因ははっきりしていませんが、排便時の強いいきみや長時間の座りっぱなしなど、肛門に長時間負担をかけることによる血液循環の悪化と考えられています。
排便時に出血することがありますが、基本的に痛みはなく、排便後に出血は止まることがほとんどです。
日常生活では十分な水分摂取を行い、果物・食物繊維を食べましょう。また、排便時は過度のいきみ、長時間便座に座り続けることを避け、排便を我慢しないで5分以内に行うようにしましょう。
【症状】
出血、痛み、脱出(肛門の外に出る)、腫れ、かゆみ、粘液漏出など
※直腸粘膜には痛覚がないので、脱出したときのみ痛みを感じます。
【原因】
排便時の強いいきみ、長時間座りっぱなし、下痢、便秘、暴飲暴食、過労、ストレス、冷え性、妊娠・出産時など
内視鏡検査
当院では2025年1月に内視鏡室をリニューアルし、最新の内視鏡システムで、高出力4LED光源を搭載した「富士フイルム社ELUXEO 8000システム」を導入しました。
この内視鏡システムでは通常の観察に加えて、粘膜表層の微細な血管や構造を強調表示する「Blue LASER Imaging(BLI)」機能や、赤色領域のわずかな色の違いを際立たせる「Linked Color Imaging(LCI)」機能を備えており、微小な病変の早期発見や正確な診断が可能になります。
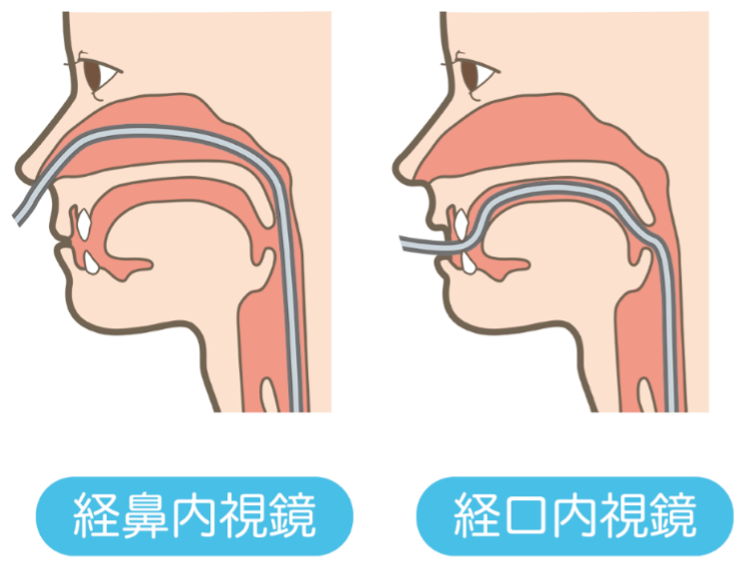
胃内視鏡検査(胃カメラ検査)
口または鼻から内視鏡を挿入して、食道・胃・十二指腸の粘膜を確認する検査です。
炎症、出血、ポリープ、悪性腫瘍の有無などを調べることができます。
また、鎮静剤を使用した検査、必要に応じて組織の一部を採取することも可能です。
カメラの挿入時間は約5分~10分です。
大腸内視鏡検査(大腸カメラ検査)
肛門から内視鏡を挿入して、盲腸を含む大腸の全てを直接カメラで観察する検査で、ポリープ、炎症疾患などの病気を調べます。必要に応じて組織の一部を採取することも可能です。
当院では、二酸化炭素ガス送気を行いながら検査するので、空気を注入するタイプと比べて、検査後のお腹の張りや不快感を大幅に抑えることが可能です。なお、検査前にお腹の中をきれいにするための下剤は、ご自宅または院内どちらでも服用可能です。
そのほか、CT検査やMRI検査などが必要な場合には検査可能な医療機関に紹介します。
大腸ポリープの治療法
大腸にできたポリープや一部の腫瘍・早期がんなどは、内視鏡を用いて切除します。
内視鏡による切除は開腹せずに病変を切除できるので、開腹手術による切除と比べて身体への負担が少なく済みます。
特に10ミリ以下のポリープの場合、無症状であることが多いものの、将来的にがん化のリスクを持つことがあるため、早期に切除することが推奨されています。
内視鏡によるポリープ切除法には、以下のようにいくつか手法がありますが、病変の種類やサイズなどから総合的に判断して、選択されます。ただし、病変部の大きさ・深さ・種類によっては適応とならない場合があります。
※各手技の詳しい内容については、大腸カメラ検査(大腸内視鏡検査)ページをご確認ください。
内視鏡的ポリープ切除術(ポリペクトミー)
主に10ミリ以下の小さいポリープを対象に行う方法です。内視鏡の先にから金属のワイヤー状の輪(スネア)を出して、ポリープの根元をかけて締め付け、高周波を流して切除します。
コールドポリペクトミー
主に10ミリ以下のポリープを対象としており、コールドポリペクトミーでは高周波電流(電気メス)を使わずに切除します。電流を流さないため、腸壁に熱ダメージを与えないことで、出血や穿孔(腸に穴が開くこと)の合併症が起こりにくいことから、患者様の負担も軽減されます。当院ではこの方法を積極的に採用して、迅速かつ安全な治療を提供しています。
ホットポリペクトミー
スネアでポリープを掴み、高周波電流を流して焼き切る方法です。10ミリ以上の中型から大型のポリープや、がん化のリスクが高いポリープを対象となり、特に大きめのポリープで血流が豊富な場合に適応されます。熱が腸壁にダメージを与えることがあり、穿孔や遅発性出血のリスクがやや高くなるので、慎重な術後管理が必要です。
内視鏡的粘膜切除術(EMR: Endoscopic Mucosal Resection)
中型から大型のポリープや平坦型病変、初期のがんが疑われる場合に適用されます。
ポリープや病変の下に生理食塩水などの液体を注入して隆起させ、スネアで切除します。ホットポリペクトミーと同様、熱による腸壁ダメージがあることで、穿孔や遅発性出血のリスクがやや高くなるため、慎重な術後管理が必要です。
内視鏡的粘膜下層剥離術(ESD: Endoscopic Submucosal Dissection)
大型ポリープや平坦型・凹凸のある病変、浸潤がんが疑われる場合に行われる高度な切除法です。特殊な内視鏡用ナイフを用いて病変の下層(粘膜下層)を剥離する方法で、より広範囲の病変を正確に切除することが可能です。しかし、手術時間が長く、専門的な技術を要するため、入院して行うことが一般的です。
よくある質問
-
消化器内科を受診した方が良い目安を教えてください。
健康な方でも、食生活の乱れやストレスなどによって一時的にお腹・胃に不調を来すことがあります。ただし、以下のような様子が見られるときは、何らかの病気が原因となって、不調を起こしている可能性があるため、できるだけ早めに消化器内科の受診をおすすめします。
- 腹痛や胃の痛み、胃もたれ、胸やけなどの症状が、2週間以上続いている
- 発熱や下痢・便秘、吐き気・嘔吐の症状がある
- 症状がいったん収まっても、また現れる
- 空腹時・食後など決まったタイミングで症状が現れる
- 特定の場所が痛む
また、以下のような症状がある場合には、救急病院も含め、すぐに医療機関を受診した方が良いでしょう。
- 冷や汗や脂汗が出たり、立っていられなかったりするほどの痛みがある
- 急に我慢できないほどの強い痛みが出た
- 痛みの波がない(和らいだり強くなったりがなく、ずっと痛い)
- 吐血・下血・血便がある
- 激しい下痢がある
- 動く(歩く)と痛みが増す
- 嘔吐を繰り返す
- 顔面蒼白
- 呼吸が荒い
-
消化器内科と胃腸科は、何が違うのですか?
消化器内科は、消化・吸収に関連する臓器(食道・胃・十二指腸・小腸・大腸・肝臓・胆のう・胆管・膵臓など)を専門としており、一方胃腸科は、「胃」と「腸」を専門としている診療科目です。
どちらの診療科でも似たような検査を受けることが可能ですが、肝臓・膵臓などの治療は「消化器内科」で対応しています。 -
内視鏡は予約が必要ですか?
当院の胃カメラおよび大腸カメラは原則予約制ですが、緊急の場合には可能な限り対応いたします。お気軽にご相談ください。 -
健康診断・人間ドックで異常を指摘されました。精密検査を受けた方が良いですか?
健康診断や人間ドックで異常を指摘された方、ぜひ当院までご相談ください。
「要再検査」「要精密検査」となっていても、無症状や忙しいという理由から結果を放置してしまう方が少なくありません。
しかし、がんをはじめとして、あらゆる病気は「早期発見・早期治療」であれば、身体的負担を抑えて治癒できる可能性があります。ひいては経済的負担の軽減にも繋がります。放置せずに、できるだけ早く検査を受けるようにしましょう。

